В современной имплантологии дефицит костной ткани перестал быть абсолютным противопоказанием к лечению. Он перешел в категорию сложнейших инженерно-биологических задач. Когда пациент слышит диагноз критическая атрофия, это означает, что стандартные протоколы установки имплантов неприменимы. Имплантату необходим фундамент, минимум 1,5–2 мм кости вокруг всей его поверхности для долгосрочного питания и стабильности.
Внимание! Это информационная статья, которая написана для ознакомления с проблемой, методами и современными подходами к лечению. Она подготовлена профессионалами, но назначать лечение должен врач, который обследует вас!
Если направленная костная регенерация с использованием костной крошки и мембран эффективно решает задачи при небольших и средних дефектах, то при экстремальной потере объема в дело вступает тяжелая артиллерия, методики работы с собственной костью пациента. Речь идет о расщеплении альвеолярного гребня и пересадке костных блоков или аутотрансплантации.
Эти операции требуют от хирурга глубокого понимания гистологии, биомеханики и ангиогенеза, роста сосудов. Мы детально разберем физиологию этих процессов, чтобы превратить пугающие медицинские термины в поняную логику лечения.
Содержание
- Биомеханика атрофии и исчезновения фундамента для импланта
- Клиническая классификация дефектов по Зейберту
- Расщепление альвеолярного гребня для реконструкции кости
- Золотой стандарт реконструкции костными блоками
- Революционная методика профессора Фуада Кюри
- Жесткая фиксация для успеха интеграции
- Мягкие ткани, как невидимый помощник в успехе
- Сравнительная таблица методов реконструкции
- Альтернативы сложной костной пластике
- Реабилитация и прогноз лечения
Биомеханика атрофии и исчезновения фундамента для импланта
Альвеолярный отросток челюсти уникальная структура, существующая по закону Вольфа: «Функция определяет форму». Кость живет и сохраняет объем до тех пор, пока получает специфическую пьезоэлектрическую стимуляцию от корня зуба при жевании. Как только зуб удаляют, организм воспринимает окружающую кость как балласт, и стартует сложный каскад деструктивных реакций.
Сразу после экстракции активируются остеокластические процессы. Специальные клетки-разрушители мигрируют в зону дефекта и начинают активно растворять минеральный матрикс. Этот процесс необходим для очистки раны, но неизбежно приводит к потере объема. Организм забирает кальций и фосфор из неиспользуемого участка, чтобы перенаправить ресурсы в другие зоны скелета.
Параллельно происходит коллапс пучковой кости. Это тончайшая внутренняя пластинка альвеолы, удерживающая связки зуба, периодонт. Особенность этой структуры в том, что она на 100% зависит от кровоснабжения со стороны периодонтальной связки. С удалением зуба исчезает источник питания, что приводит к некрозу и полной резорбции пучковой кости в первые недели заживления. Этот механизм отвечает за резкое сужение гребня.
В долгосрочной перспективе это приводит к катастрофической потере объема. Клинические исследования показывают, что в первый год после удаления человек теряет до 40–60% исходной ширины костного гребня. Без нагрузки атрофия прогрессирует, превращая некогда мощную челюсть в тонкую пластинку, непригодную для установки имплантов.
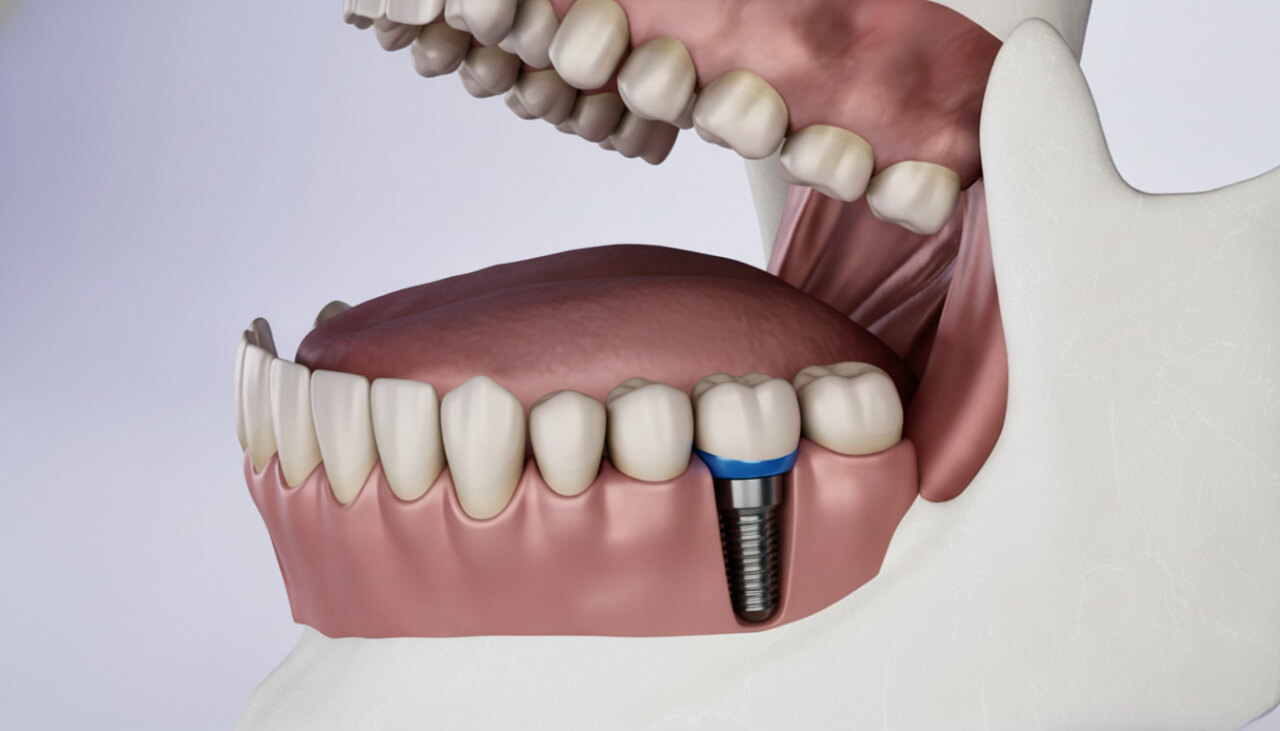
Клиническая классификация дефектов по Зейберту
Хирурги не оценивают дефицит на глаз, а используют строгую систему координат Дж. Зейберта, которая определяет выбор метода реконструкции.
Для класса I дефектов характерна потеря ширины при сохранении высоты. Это наиболее благоприятный сценарий, часто встречающийся после травматичного удаления зубов или длительного ношения мостовидных протезов. Гребень приобретает форму лезвия ножа. Он высокий, но экстремально тонкий. В таких условиях идеально работает методика расщепления, так как она позволяет конвертировать имеющуюся высоту в необходимую ширину.
Класс II описывает потерю высоты при сохранении нормальной ширины. Это более редкий и сложный вариант, часто связанный с генерализованным пародонтитом или травмами. Вертикальный дефицит главная проблема имплантологии, так как нарастить кость вверх, против сил гравитации и натяжения мышц, крайне трудно. Здесь выбирают костные блоки.
Класс III – комбинированный дефект с потерей объема в обоих измерениях по высоте и ширине. Это самая тяжелая клиническая ситуация, которая требует многоэтапного подхода. Хирургам приходится сначала проводить масштабную пластику блоками для восстановления базы. Только через полгода можно приступать к имплантации.
Расщепление альвеолярного гребня для реконструкции кости
Методика межкортикальной остеотомии, или расщепления гребня, основана на феномене вязкоупругости костной ткани. Губчатое вещество кости, внутренний слой, способно менять форму без перелома при медленном, контролируемом приложении нагрузки. Хирург не привносит кость извне. Вместо этого он меняет уже существующую геометрию.
Когда есть шанс на успех расщепления
Операция Split-Control, как еще называют расщепление альвеолярного гребня, не универсальное решение. Для ее проведения необходимы строгие анатомические условия. Их нарушение гарантированно приведет к некрозу костной стенки. Хирург принимает положительное решение только при совпадении следующих факторов.
- Остаточная ширина гребня 3–4 мм. Если толщина кости составляет менее 2 мм, расщеплять физически нечего. В такой тонкой кости отсутствует сосудистая сеть, необходимая для питания после травмы. Попытка раздвинуть стенки приведет к их ишемии и отторжению.
- Слой губчатого вещества. Между наружной и внутренней кортикальными пластинками нужна прослойка мягкой губчатой кости. Она обеспечивает эластичность и способность к деформации. Если кость склерозирована, превратилась в плотный монолит, она треснет, как стекло.
- Плотный биотип десны. Наличие достаточного объема кератинизированной, плотной десны обязательно для герметичного укрытия зоны операции. При тонкой слизистой возникает риск разрыва тканей при натяжении. Это оголит кость.
Строгое соблюдение описанных критериев гарантирует жизнеспособность костной ткани. Любое отклонение от протокола запускает механизм ишемии. Он превращает отделенный фрагмент кости в некротический секвестр.
Как проходит операция по расщеплению альвеолярного гребня
Врач начинает процедуру с формирования деликатного доступа. Хирург отслаивает десну, но делает это с особой осторожностью. Критически важно сохранить надкостницу на наружной стенке максимально интактной. Надкостница – это тонкая соединительнотканная пленка, пронизанная сосудами. После смещения костной стенки именно надкостница останется единственным источником ее питания. Ее повреждение гарантированно приведет к секвестрации, отмиранию, кости.
Распил выполняют с применением высоких технологий. Сегодня стандартом стала ультразвуковая пьезохирургия. Наконечник пьезотома совершает микроколебания ультразвуковой частоты, которые эффективно рассекают минерализованную ткань, но затухают при контакте с мягкими структурами. Это исключает перегрев кости, сохраняет жизнеспособность остеоцитов по краям разреза, предотвращает травму сосудов и нервов. Врач формирует продольный распил по вершине гребня и два вертикальных послабляющих распила по краям дефекта, создает подвижный фрагмент.
Процесс расширения требует от хирурга ювелирного контроля рук. Врач использует набор клиновидных инструментов или специальных винтовых экспандеров, которые последовательно вводят в распил. Медленное вкручивание экспандеров создает контролируемое давление изнутри. В этот момент происходит так называемый перелом по типу зеленой ветки: возникает надлом вестибулярной костной пластины у основания без полного отрыва. Это сохраняет органическую и сосудистую связь с телом челюсти.
Завершают операцию установкой имплантов и аугментацией. В образовавшееся пространство сразу же ставят зубные импланты. В данном протоколе они выполняют двойную функцию: служат опорой для будущих зубов и работают как механические распорки, удерживают костные стенки в новом положении. Оставшиеся щелевидные дефекты между имплантом и костью обязательно заполняют костной крошкой и перекрывают мембраной. Это предотвращает врастание мягких тканей в полость костной раны.
Золотой стандарт реконструкции костными блоками
В ситуациях, когда дефицит кости слишком велик для расщепления или требуется восстановить высоту гребня, единственным решением остается пересадка собственного костного блока. В биологическом смысле этот материал не имеет равных и превосходит любые искусственные аналоги.
Биологическая триада аутогенной кости
Уникальность собственной кости пациента основана на сочетании трех фундаментальных свойств.
Первое – это остеогенез. Аутотрансплантат содержит живые клетки-остеобласты, которые способны пережить пересадку благодаря диффузному питанию и немедленно начать строительство новой костной ткани. Ни один искусственный материал из банки не содержит живых клеток.
Второе свойство – остеоиндукция. Костный матрикс пациента богат специфическими белками, морфогенетическими протеинами кости (BMP). Эти сигнальные молекулы работают как химические команды, заставляя стволовые клетки организма превращаться в остеобласты. Это активная стимуляция регенерации на молекулярном уровне.
Третье свойство – остеокондукция. Структура пересаженного блока служит идеальным трехмерным каркасом с системой микроканалов. Сквозь эти каналы прорастают новые кровеносные сосуды из принимающего ложа, постепенно замещая трансплантат собственной молодой костью пациента.
Совокупность этих факторов делает аутогенную кость живым лекарством, которое активно запускает, направляет и ускоряет процесс восстановления. Такой бонус недоступен при использовании синтетических аналогов.
Характеристика донорских зон
Миф о заборе кости из ребра или подвздошной кости бедра устарел. В 99% случаев его проводят внутри полости рта под местной анестезией или в медикаментозном сне. Выбор донорской зоны зависит от задач реконструкции.
Ретромолярная область, ветвь нижней челюсти, за зубами мудрости идеальный источник для создания силового каркаса. Кость здесь имеет кортикальную структуру. Она чрезвычайно плотная и твердая. Такие блоки практически не дают усадки со временем и отлично держат форму. Однако работа в этой зоне требует от хирурга высокой квалификации из-за близости нижнечелюстного нерва и крупных сосудов.
Подбородочный симфиз, центральная часть подбородка, позволяет получить большой объем кости специфической изогнутой формы. Это делает его отличным выбором при реконструкции переднего отдела челюсти. Изгиб блока будет повторять естественную дугу зубного ряда. Главный недостаток риск временного нарушения чувствительности нижних резцов и кожи подбородка, а также образование видимых гематом на шее после операции.
Бугор верхней челюсти, зона за верхними семерками, служит источником мягкой губчатой кости. Этот материал богат клетками, но механически очень слаб. Его невозможно использовать как несущий блок для фиксации винтами, поэтому кость из бугра обычно перемалывают в крошку и используют для заполнения пустот, а не для создания каркаса.
Революционная методика профессора Фуада Кюри
Классическая пересадка цельного блока имеет существенный недостаток: кровеносным сосудам трудно прорасти сквозь толщу плотной кортикальной кости. Центр массивного блока может остаться без питания, подвергнуться некрозу и со временем резорбции. Профессор Фуад Кюри предложил методику Split Bone Block, которая решила эту проблему.
Суть метода в расщеплении забранного костного блока вдоль на две тончайшие пластинки. Хирург получает не массивный кусок, а две тонкие кортикальные стенки. Эти пластинки фиксируют микровинтами на расстоянии от дефекта, воссоздавая анатомический контур челюсти. Фактически, врач строит биологическую опалубку или коробочку из собственной кости пациента.
Образовавшееся пространство внутри коробки заполняют аутогенной костной стружкой, которую собирают специальным скребком с соседних участков. Это самый активный регенеративный материал. Благодаря рыхлой структуре, сосуды прорастают в нее молниеносно. В результате мы получаем живую, васкуляризированную кость отличного качества уже через 4 месяца, в то время как цельный блок требует 6–9 месяцев для приживления и часто теряет до 50% объема.
Жесткая фиксация для успеха интеграции
Успех приживления любого костного блока напрямую зависит от его неподвижности. Любая, даже микроскопическая подвижность трансплантата под действием мышц или языка фатальна. Она разрывает новообразованные сосуды. Вместо костного сращения образуется рубцовая ткань. Это ведет к отторжению блока.
Для обеспечения абсолютной стабильности используют титановые винты. В технике лаг-винт применяют хитрую механику, когда винт проходит сквозь трансплантат свободно, а резьбой входит только в принимающее ложе. При затягивании головка винта плотно прижимает блок к челюсти. Это создает эффект компрессии. Он обеспечивает максимальную площадь контакта поверхностей.
Мягкие ткани, как невидимый помощник в успехе
Опытные хирурги утверждают, что десна определяет успех приживления кости. Какой бы гениальной ни была костная пластика, если мягких тканей не хватит для герметичного укрытия, операция обречена на провал. При увеличении объема кости периметр гребня значительно растет, и старого лоскута десны физически не хватает, чтобы закрыть рану без натяжения.
Для решения этой проблемы проводят мобилизацию мягких тканей. Хирург расщепляет лоскут, надсекая надкостницу у его основания. Это превращает ригидную, неподвижную десну в эластичный материал, который можно растянуть и переместить. Главная цель – ушить рану абсолютно герметично, чтобы слюна и бактерии не попали в зону регенерации.
Часто после приживления кости необходим второй этап пластики мягких тканей. Восстановленная кость может быть перекрыта тонкой подвижной слизистой, которая не подходит для защиты импланта. В таких случаях проводят пересадку десневого трансплантата с неба. Это создает плотную, неподвижную кератинизированную манжету вокруг шейки будущего импланта.
Сравнительная таблица методов реконструкции
|
Параметр |
НКР |
Расщепление гребня |
Подсадка костного блока |
|
Основное показание |
Небольшие дефекты, консервация лунки |
Узкий гребень |
Значительная потеря высоты и ширины |
|
Источник материала |
Искусственный и немного своего |
Своя и искусственная кость |
100% своя кость |
|
Остеогенный потенциал |
Низкий |
Средний |
Высочайший |
|
Травматичность |
Низкая |
Средняя |
Высокая из-за донорской зоны |
|
Риск осложнений |
Минимальный |
Перелом стенки |
Обнажение блока, парестезия, гематомы |
|
Сроки лечения |
6 месяцев |
3–5 месяцев |
4–6 месяцев до имплантации |
|
Возможность имплантации |
Часто отсроченная |
Часто немедленная |
Всегда отсроченная, двухэтапный протокол |
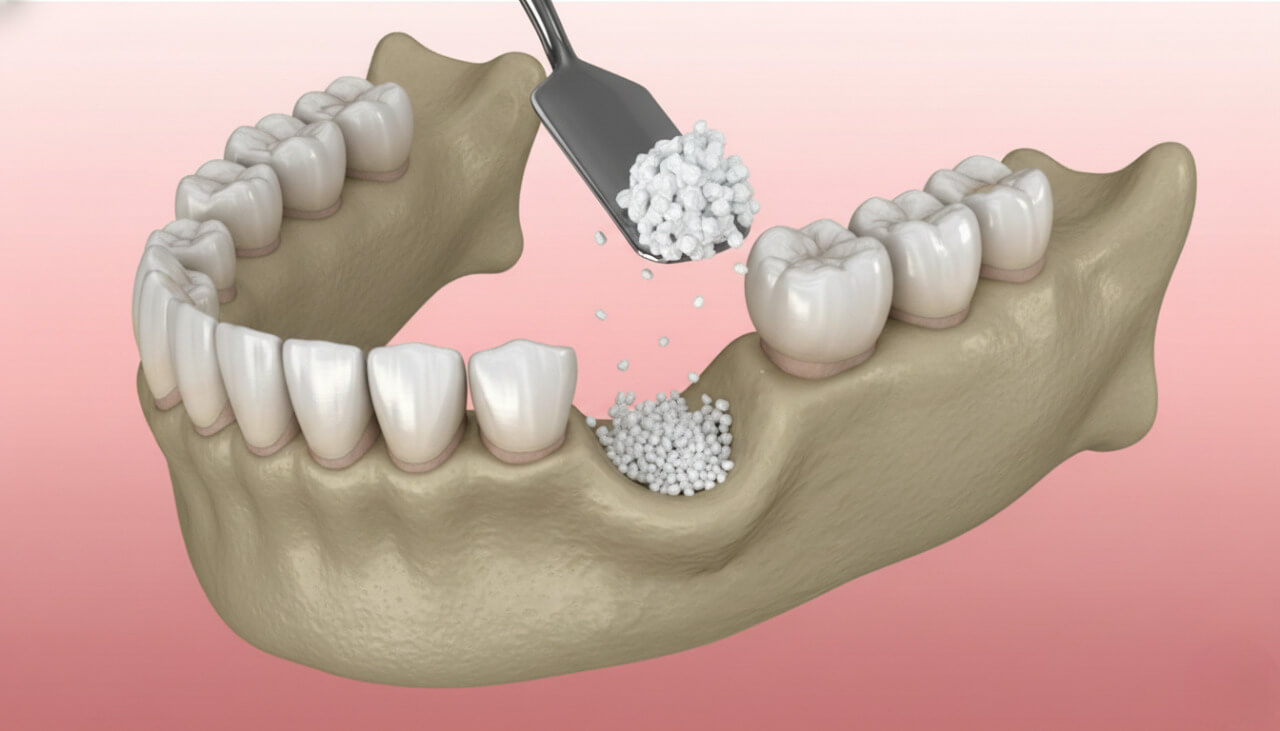
Альтернативы сложной костной пластике
Сложные костные пластики неизбежно влекут за собой временные затраты, финансовые вложения и операционные риски. В ряде клинических случаев оправдан выбор тактики обхода анатомических препятствий, что позволяет снизить инвазивность лечения.
Применение коротких и ультракоротких имплантов, например системы имплантов Bicon, позволяет работать в условиях ограниченной высоты кости. Конструкция таких имплантов длиной всего 5–6 мм имеет уникальный дизайн плато, который увеличивает площадь поверхности остеоинтеграции на 30% по сравнению с винтовыми аналогами. Это дает возможность избежать вертикального наращивания кости и риска повреждения нижнечелюстного нерва.
Протоколы тотальной реабилитации с наклонной установкой опор, такие как все-на-4 и все-на-6, используют геометрию челюсти в свою пользу. Установка крайних имплантов под углом до 30–45 градусов позволяет обойти гайморову пазуху на верхней челюсти или ментальное отверстие на нижней. Хирург задействует те участки кости, которые меньше подвержены атрофии, например, зону собачьей ямки или фронтальный отдел. Это убирает необходимость в синус-лифтинге или пластике блоками.
Для пациентов с экстремальной атрофией верхней челюсти, когда костной ткани нет совсем, решением становится скуловая имплантация. Специальные удлиненные скуловые импланты Zygoma фиксируют не в альвеолярном отростке, а в теле скуловой кости черепа. Эта кость обладает высокой плотностью и не теряет объем, что гарантирует абсолютную стабильность конструкции сразу после операции.
Реабилитация и прогноз лечения
Пациент должен осознавать, что реконструкция костными блоками – это долгий процесс. Лечение начинают с тщательного планирования, включающего профессиональную гигиену для минимизации бактериального фона. Сама операция длится 2–4 часа, а пик дискомфорта приходится на 3–4 сутки после вмешательства, когда нарастает отек мягких тканей.
Послеоперационный период требует от пациента железной дисциплины. Существует список строгих ограничений, нарушение которых может перечеркнуть работу хирурга.
- Полный отказ от курения. Никотин вызывает спазм капилляров, блокирует доставку кислорода к трансплантату. Риск отторжения у курильщиков выше в 5–7 раз.
- Исключение тепловых процедур. Баня, сауна, горячие ванны запрещены на 2–3 недели. Перегрев провоцирует отек и кровотечение.
- Соблюдение диеты. Пища должна быть мягкой, теплой и не требовать активного жевания, чтобы исключить механическое давление на зону швов.
- Запрет на физические нагрузки. Подъем тяжестей и спорт повышают артериальное давление, что может вызвать расхождение швов.
После снятия швов наступает лаг-фаза. Это период биологического молчания длиной в 4–6 месяцев, когда внутри блока идет активное прорастание сосудов. Только после рентгенологического подтверждения интеграции можно переходить к следующему этапу, установке имплантов. Несмотря на сложность, собственная восстановленная кость дает самый предсказуемый и стабильный результат, способный выдерживать жевательные нагрузки на протяжении всей жизни.
Список использованной литературы
- Параскевич, В.Л. Дентальная имплантология: основы теории и практики / В.Л. Параскевич. – 3-е изд., испр. и доп. – Москва: Медицинское информационное агентство, 2017.
- Misch, C. E. Contemporary Implant Dentistry / C. E. Misch. – 3rd ed. – St. Louis: Mosby, 2008.
- Nkenke, E. Bone augmentation in oral implantology / E. Nkenke, R. Reichert (eds). – Berlin: Quintessence Publishing, 2014.
- Esposito, M. Efficacy of horizontal and vertical bone augmentation procedures for dental implants: a Cochrane systematic review / M. Esposito, M. G. Grusovin, P. Coulthard, H. V. Worthington // Journal of Dental Research. – 2009. – Vol. 88, № 6. – P. 583-592.